Остеохондроз хребта — це хронічне захворювання, при якому відбуваються дегенеративні зміни хребців і знаходяться між ними міжхребцевих дисків. У залежності від місця ураження хребта розрізняють: остеохондроз шийного відділу, остеохондроз грудного відділу і остеохондроз поперекового відділу. Для діагностики остеохондрозу хребта необхідно проведення рентгенографії, а в разі його ускладнень (наприклад, грижі міжхребцевого диска) - МРТ хребта. У лікуванні остеохондрозу хребта поряд з медикаментозними методами широко застосовують, рефлексотерапію, масаж, мануальну терапію, фізіопроцедури і лікувальну фізкультуру.
Етіологія та патогенез
В тій чи іншій мірі остеохондроз хребта розвивається у всіх людей у віці і є одним з процесів старіння організму. Раніше чи пізніше в міжхребцевого диску виникають атрофічні зміни, однак травми, захворювання і різні перевантаження хребта сприяють більш ранньому виникненню остеохондрозу. Найбільш часто зустрічається остеохондроз шийного відділу і остеохондроз поперекового відділу хребта.
Розроблено близько 10 теорій остеохондрозу: судинна, гормональна, механічна, спадкова, інфекційно-алергічна та інші. Але жодна з них не дає повного пояснення відбуваються в хребті змін, скоріше вони є доповнюючими один одного.
Вважається, що основним моментом у виникненні остеохондрозу є постійна перевантаження хребетного рухового сегменту, що складається з двох сусідніх хребців. Таке перевантаження може виникати в результаті рухового стереотипу — постава, індивідуальна манера сидіти і ходити. Порушення постави, сидіння в неправильній позі, ходьба з нерівним хребетним стовпом викликають додаткове навантаження на диски, зв'язки і м'язи хребта. Процес може посилюватися із-за особливостей будови хребта і недостатності трофіки його тканин, обумовлених спадковими факторами. Найчастіше вади в будові зустрічаються в шийному відділі і призводять до судинних порушень і ранній появі ознак остеохондрозу шийного відділу хребта.
Виникнення остеохондрозу поперекового відділу частіше пов'язано з його перевантаженням при нахилах і підйомах тяжкості. Здоровий міжхребцевий диск може витримувати значні навантаження завдяки гідрофільності що знаходиться в його центрі пульпозного ядра. Ядро містить велику кількість води, а рідини, як відомо, мало стискаються. Розрив здорового міжхребцевого диска може статися при силі здавлення більше 500 кг, в той час як змінений в результаті остеохондрозу диск розривається при силі здавлення в 200 кг. Навантаження в 200 кг відчуває поперековий відділ хребта людини вагою 70 кг, коли він утримує 15-ти кілограмовий вантаж в положенні нахилу тулуба вперед на 200. Таке велике тиск обумовлено малою величиною пульпозного ядра. При збільшенні нахилу до 700 навантаження на міжхребцеві диски складе 489 кг. Тому часто перші клінічні прояви остеохондрозу поперекового відділу хребта виникають під час або після підйому тягарів, виконання роботи по дому, прополки на городі і т. п.
Руйнування сполучної тканини фіброзного кільця диска, зв'язок і капсул фасеточних суглобів викликає реакцію імунної системи і розвиток асептичного запалення з набряком фасеточних суглобів і оточуючих їх тканин. Через зміщення тіл хребців відбувається розтягнення капсул фасеточних суглобів, а змінений міжхребцевий диск вже не так міцно фіксує тіла сусідніх хребців. Формується нестабільність хребтового сегмента. Із-за нестабільності можливо обмеження корінця спинномозкового нерва з розвитком корінцевого синдрому. При остеохондрозі шийного відділу хребта часто виникає під час поворотів головою, при остеохондрозі поперекового відділу — під час нахилів тулуба. Можливе формування функціонального блоку хребетного рухового сегменту. Він обумовлений компенсаційних скороченням м'язів хребетних.
Грижа міжхребцевого диска утворюється, коли диск зміщується назад, відбувається розрив задньої поздовжньої зв'язки і випинання частини диска в спинномозковий канал. Якщо при цьому в спинномозковий канал видавлюється ядро диска, то така грижа називається вибуху. Вираженість і тривалість болю при такій грижі значно більше, ніж при неразорвавшейся. Грижа диска може стати причиною корінцевого синдрому або здавлення спинного мозку.
При остеохондрозі відбувається розростання кісткової тканини з утворенням остеофітів — кісткових виростів на тілах і відростках хребців. Остеофіти також можуть викликати здавлення спинного мозку або стати причиною розвитку корінцевого синдрому.
Симптоми остеохондрозу хребта
Головним симптомом остеохондрозу хребта є біль. Біль може бути гострою з високою інтенсивністю, вона підсилюється при найменшому русі в ураженому сегменті і тому змушує пацієнта приймати вимушене положення. Так при остеохондрозі шийного відділу хребта пацієнт тримає голову в найменш болючою позі і не може її повернути, при остеохондрозі грудного відділу біль посилюється навіть при глибокому диханні, а при остеохондрозі поперекового відділу пацієнту складно сідати, вставати і ходити. Такий больовий синдром характерний для здавлення корінця спинномозкового нерва.
Приблизно в 80% випадків спостерігається тупий біль постійного характеру і помірної інтенсивності. У подібних випадках при огляді лікаря необхідно диференціювати прояви остеохондрозу хребта від міозиту м'язів спини. Тупий біль при остеохондрозі обумовлена надмірною напругою м'язів, що утримують вражений хребетний руховий сегмент, запальними змінами або значним розтягуванням міжхребцевого диска. У пацієнтів з таким больовим синдромом вимушене положення відсутнє, але виявляється обмеження рухів і фізичної активності. Пацієнти з остеохондрозом шийного відділу хребта уникають різких поворотів і нахилів головою, з остеохондрозом поперекового відділу - повільно сідають і встають, уникають нахилів тулуба.
Ускладнення остеохондрозу хребта
Ускладнення остеохондрозу пов'язані з грижею міжхребцевого диска. До них відносять здавлення спинного мозку, для якого характерно оніміння, слабкість певних м'язових груп кінцівок (в залежності від рівня здавлення), що призводить до появи парезів, м'язові атрофії, зміна сухожильних рефлексів, порушення сечовипускання і дефекації. Міжхребцева грижа може стати причиною здавлення артерії, що живить спинний мозок, з утворенням ішемічних ділянок (інфаркт спинного мозку) з загибеллю нервових клітин. Це проявляється появою неврологічного дефіциту (порушення рухів, випадання чутливості, трофічні розлади), відповідного рівня та розповсюдження ішемії.
Діагностика остеохондрозу хребта
Діагностику остеохондрозу хребта проводить невролог або вертебролог. На початковому етапі проводять рентгенографію хребта в 2-х проекціях. При необхідності можуть зробити зйомку окремого хребетного сегмента і зйомку в додаткових проекціях. Для діагностики міжхребцевої грижі, оцінки стану спинного мозку і виявлення ускладнень остеохондрозу застосовують магнітно - резонансну томографію (МРТ хребта). Велику роль відіграє МРТ в диференціальної діагностики остеохондрозу та інших захворювань хребта: туберкульозний спондиліт, остеомієліт, пухлини, хвороба Бехтерева, ревматизм, інфекційні ураження. Іноді у випадках ускладненого остеохондрозу шийного відділу хребта необхідно виняток сирінгомієлії. У деяких випадках при неможливості проведення МРТ показана мієлографія.
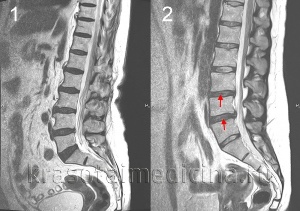
Прицільне дослідження ураженої міжхребцевого диска можливо за допомогою дискографії. Електрофізіологічні дослідження застосовують для визначення ступеня та локалізації ураження нервових шляхів, спостереження за процесом їх відновлення в ході терапії.
Лікування остеохондрозу хребта
У гострому періоді показаний спокій в ураженому хребетному руховому сегменті. З цією метою при остеохондрозі шийного відділу хребта застосовують фіксацію за допомогою коміра Шанца, при остеохондрозі поперекового відділу — постільний режим. Фіксація необхідна і при остеохондрозі шийного відділу з нестабільністю хребетного сегмента.
У медикаментозної терапії остеохондрозу застосовують нестероїдні протизапальні препарати (НПЗП): диклофенак, німесулід, лорноксикам, мелоксикам. При інтенсивному больовому синдромі показано анальгетики, наприклад, анальгетик центральної дії флупиртин. Для зняття м'язового напруги використовують міорелаксанти — толперизон, тизанідин. В деяких випадках доцільно призначення протисудомних препаратів - карбамазепін, габапентин; антидепресантів, серед яких перевагу віддають інгібіторів зворотного захоплення серотоніну (сертралін, пароксетин).
При виникненні корінцевого синдрому пацієнту показано стаціонарне лікування. Можливо локальне введення глюкокортикоїдів, терапія проти набряків, застосування витягнення. У лікуванні остеохондрозу широко використовується фізіотерапія, рефлексотерапія, масаж, лікувальна фізкультура. Застосування мануальної терапії вимагає чіткого дотримання техніки її виконання і особливої обережності при лікуванні остеохондрозу шийного відділу хребта.
Операції на хребті показано насамперед при значному здавленні спинного мозку. Воно полягає у видаленні грижі міжхребцевого диска і декомпресії спинномозкового каналу. Можливе проведення мікродискектомії, лазерної реконструкції диска, заміни ураженого диска імплантатом, стабілізацію хребтового сегмента.












































